| Главная » Файлы » Аллергические болезни кожи |
| 19.02.2010, 17:33 | |
|
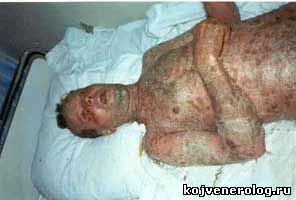
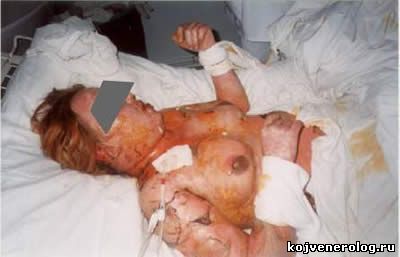
Этиология и патогенез.Причинами развития острого эпидермального некролиза являются лекарственные средства. Прежде всего это сульфаниламидные препараты, затем антибиотики, в частности пенициллин, стрептомицин, эритромицин, тетрациклин, олеандомицин; барбитураты: люминал, мединал, бензонал; анальгетики: амидопирин, бутадиен, реопирин, анальгин, антипирин и многие другие лекарственные средства. Важное значение в развитии заболевания имеет сочетанное применение различных лекарств, прием так называемых медикаментозных коктейлей. Известны и другие причины возникновения синдрома Лейелла: интоксикация производственными химическими веществами и испорченными пищевыми продуктами (сосиски, рыба). В патогенезе острого эпидермального некролиза ведущую роль играет аллергическая реакция, по своей тяжести уступающая лишь анафилактическому шоку. В этой связи следует обратить внимание на два момента. Во первых, гиперчувствительность различного вида отмечалась у больных и ранее. Во-вторых, прием лекарственных средств, после которого развивается синдром Лайелла, обусловлен предшествующими, главным образом острыми, инфекционными заболеваниями (ОРЗ, грипп, пневмония, ангина и др.). На основании этих фактов можно полагать, что острый эпидермальный некролиз представляет собой наиболее тяжелую своеобразную токсидермию, как бы завершающую процесс длительной поливалентной сенсибилизации, т. е. сенсибилизации ко многим аллергенам. Клиническая картина. Острый эпидермальный некролиз возникает через несколько часов или дней после первого приема лекарств. Процесс начинается внезапно с подъема температуры тела до 38—41°С, резкого ухудшения самочувствия и появления сыпи, состоящей чаще из гиперемических пятен или элементов, типичных для многоформной экссудативной эритемы, реже из петехиальных, уртикарных или эритематозно-буллезных элементов. В этом периоде заболевания кожные изменения соответствуют клинической картине токсидермии. Нередко острый эпидермальный некролиз начинается с эритематозных и буллезных высыпаний на слизистых оболочках полости рта, носа, в области глаз и гениталий, к которым присоединяется распространенная сыпь, характерная для многоформной экссудативной эритемы. В таких случаях заболевание напоминает синдром Стивенса — Джонсона.
Общее состояние больных крайне тяжелое: высокая температура, головная боль, прострация, сонливость, симптомы обезвоживания — мучительная жажда, понижение секреции всех пищеварительных желез, сгущение крови, приводящее к тяжелым расстройствам кровообращения и нарушению функции почек и т. д. Исход острого эпидермального некролиза летальный. Диагноз.Затруднительной бывает ранняя диагностика синдрома Лайелла до развития некролитических изменений в эпидермисе. Решающим диагностическим признаком, позволяющим установить диагноз острого эпидермального некролиза на стадии «токсидермии» или «синдрома Стивенса —Джонсона», является резкая болезненность как пораженной (эритема, пузыри, эрозии), так и здоровой на вид кожи. Важное значение придают отсутствию эозинофилов в периферической крови. Кроме того, в ранней диагностике играют роль повышение температуры тела (до 38— 40°С), плохое самочувствие, увеличение количества палочкоядерных нейтрофилов (до 16—55%), токсическая зернистость нейтрофилов. Лечение.Проводят лечение в реанимационном отделении. Оно предусматривает: 1) поддержание водного, электролитного и белкового баланса; 2) тщательный уход за больным, при этом особое внимание обращают на профилактику инфицирования; 3) назначение глюкокортикостероидов; 4) назначение антибиотиков; 5) применение симптоматических средств. Больному вводится внутривенно капельным методом до 2 л жидкости в сутки: реополиглюкин или гемодез, плазму и (или) альбумин, изотонический раствор хлорида натрия, 1% раствор хлорида кальция (100—200 мл), контрикал. При гипокалиемии дополнительно вводят панангин или хлорид калия, при гиперкалиемии — фуросемид (лазикс) до 0,6 г (!) или дихлотиазид внутрь. Кроме того, назначают анаболические стероидные препараты. Исключительно важное значение имеет уход за больным. От этого во многом зависит исход заболевания. Такой больной должен находиться в теплой палате с бактерицидными лампами, лучше под согревающим каркасом. Необходимо 2—3 раза в сутки менять нательное и постельное белье на стерильное, вместо повязок применять марлевые «рубашки», перед перевязками назначать анальгетики и даже общий наркоз, обрабатывать слизистые оболочки полости рта, глаз, гениталий. Больной должен получать концентрированную жидкую пищу. Для выведения лекарственных веществ, вызвавших развитие острого эпидермального некролиза, следует промыть желудок. Глюкокортикостероиды вводят парентерально. Оптимальная начальная доза 120—150 мг преднизолона. При выборе антибиотика следует отдавать предпочтение современному, с широким антимикробным спектром, не оказывающему пролонгированного и нефротоксического действия. Нельзя назначать пенициллины и тетрациклины. Необходимо тщательно выявлять чувствительность к назначаемому антибиотику, используя данные анамнеза и результаты аллергических проб in vitro. Помимо перечисленных лекарственных средств больной должен получать внутривенно 10—20% раствор глюкозы, аскорбиновую кислоту в больших дозах, сердечные препараты, дипразин, внутрь — пантотенат кальция, подкожно — гепарин (100—250 ЕД на 1 кг массы тела больного ежедневно). Наружное лечение: состоит в орошении кортикостероидными аэрозолями, смазывании эрозий водными растворами анилиновых красителей, применении на ограниченных мокнущих участках антибактериальных примочек, а впоследствии кольдкремов, масляных суспензий (10% дерматоловая, ксероформная), солкосериловой мази. При поражении слизистой оболочки полости рта назначают вяжущие, дезинфицирующие и обезболивающие средства: настой ромашки, растворы борной кислоты, буры, фурацилина, перманганата калия —для полосканий, водные растворы анилиновых красителей, новокаина, глицериновый раствор буры, яичный белок —для смазываний. В случае поражения глаз применяют промывания борным раствором, цинковые капли, гидрокортизоновую мазь. Прогноз при остром эпидермальном некролизе сомнительный. В его оценке чрезвычайно важное значение имеют сроки начала лечения. Профилактика.Назначение лекарственных средств с учетом их переносимости в прошлом, отказ от лекарственных коктейлей, а также немедленная госпитализация больных с токсидермиями, сопровождающимися общими явлениями с повышением температуры тела, и лечение их глюкокортикостероидами в больших дозах. ещё по теме рассказать друзьям | |
| Просмотров: 8743 | Загрузок: 0 | Комментарии: 1 | Рейтинг: 0.0/0 | |
| Всего комментариев: 0 | |